Urinocoltura
Noto anche come: Urinocoltura e test di sensibilità agli antibiotici
Nome ufficiale: Urinocoltura
Ultima Revisione: 20.05.2020
Ultima Modifica: 13.01.2021

Articolo approvato dal Comitato editoriale di labtestsonline.org ed in corso di revisione da parte del Comitato editoriale italiano
In Sintesi
Perché?
Per diagnosticare eventuali infezioni delle vie urinarie (IVU); per lo screening della batteriuria asintomatica nelle gravide; per controllo nei bambini con reflusso vescico-ureterale; per modificare il trattamento nelle IVU ricorrenti; prima di effettuare procedure endoscopiche urologiche con possibile trauma della mucosa.
Quando?
Quando il paziente mostra sintomi tipici delle IVU, quali minzione frequente e dolorosa, bruciore, urgenza di urinare, eventuale febbre e/o quando l’esame chimico-fisico e microscopico delle urine rileva la presenza di batteri, leucociti e/o emazie, che sono indicativi di infezione. Nei neonati e nei bambini piccoli (<2 anni di età) i sintomi possono essere aspecifici: si pensa ad IVU in presenza di febbre >38°C senza cause apparenti, vomito, dolore addominale, urine maleodoranti. Nel corso della gravidanza è opportuno effettuare periodicamente l'esame delle urine e l'urinocoltura, allo scopo di identificare una batteriuria asintomatica, che deve essere trattata.
Il campione
Sono richiesti alcuni millilitri di urina (almeno 5, meglio 10); il tipo di campione più idoneo è rappresentato dal getto intermedio delle urine del primo mattino, prive di contaminanti, raccolto dopo la pulizia della zona genitale in un contenitore sterile, possibilmente sottovuoto, consegnato in laboratorio il prima possibile. Altrimenti, l’urina può essere raramente aspirata direttamente dalla vescica, tramite puntura sovrapubica oppure mediante catetere urinario: metodiche riservate a pazienti non collaboranti, casi gravi e non responsivi alla terapia. Per facilitare la raccolta dell’urina nei bambini, se non controllano ancora la minzione, è possibile, dopo accurato lavaggio, poggiare un sacchetto sterile adesivo in corrispondenza della zona genitale. Tale modalità presenta però alti tassi di contaminazione. In soggetti con catetere urinario a permanenza la raccolta deve essere effettuata da personale adeguatamente addestrato, utilizzando particolari precauzioni.
Per maggiori informazioni a riguardo, consultare la sezione “Come viene raccolto il campione”.
La preparazione
La preparazione indispensabile è rappresentata dall’igiene delle mani, dell’uretra e delle vie genitali esterne, utilizzando acqua e sapone e asciugatura, prima della raccolta del campione. Occorre comunicare al medico l’eventuale assunzione recente di antibiotici, in quanto potrebbero influenzare il risultato del test. Nelle donne in età fertile il campione va raccolto dopo 3-4 giorni dalla fine delle mestruazioni.
L'Esame
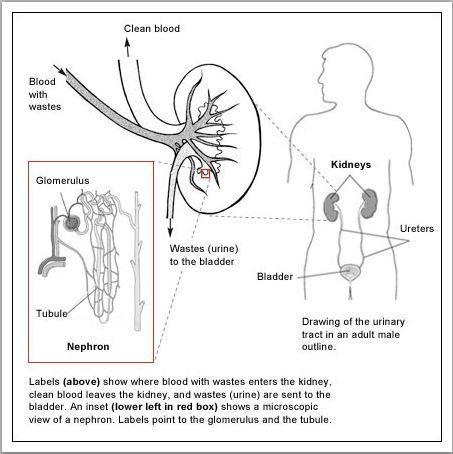
L’urina è un liquido prodotto dai reni a seguito della continua filtrazione del sangue, che contiene acqua, sali minerali, sostanze organiche e rarissimi leucociti: in condizioni normali non sono presenti nell’urina né batteri né lieviti.
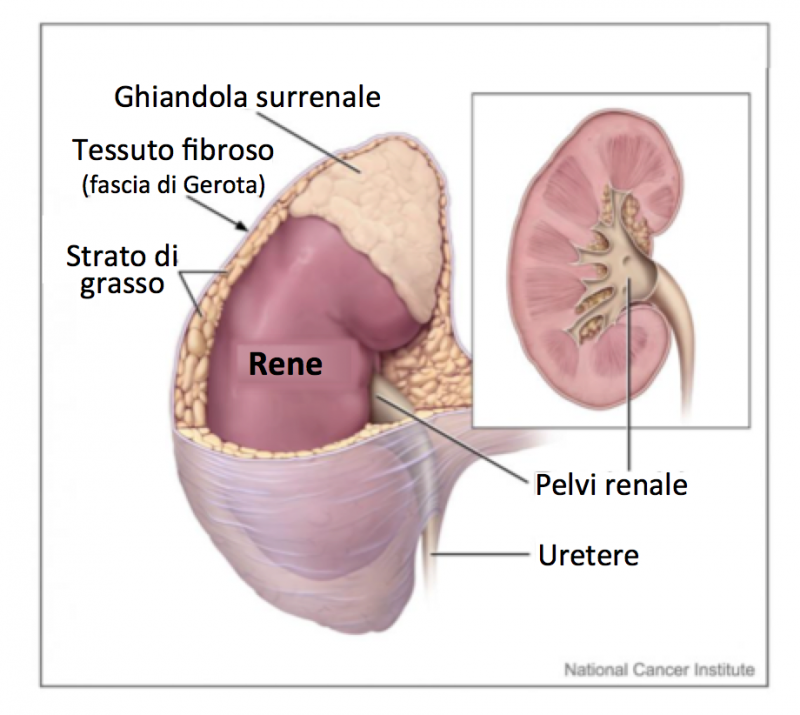
I reni sono una coppia di organi con la caratteristica forma a fagiolo, localizzati nella parte inferiore della gabbia toracica, posti ai lati della colonna vertebrale. L’urina viene trasportata tramite dei condotti chiamati ureteri fino alla vescica, dove permane temporaneamente, fino a che il soggetto non urina, e viene eliminata tramite l’uretra. L’urinocoltura è l’esame che rileva ed identifica i batteri ed i lieviti che possono essere presenti nell’urina, provenendo dalla cute circostante, dalle zone genitali o dalle feci, e causando le infezioni delle vie urinarie (IVU).
Si parla di infezioni delle basse vie urinarie, se coinvolgono la vescica (cistite) o l’uretra (uretrite); di infezioni delle alte vie urinarie se interessano il rene e/o gli ureteri. Si tratta di infezioni molto comuni, che costituiscono motivo frequente di consultazione per i Medici di Medicina generale ed i Pediatri, soprattutto per quanto riguarda la cistite nelle donne. Sono frequenti anche nei bambini di età inferiore ad un anno e richiedono un'attenta valutazione. La maggior parte di queste infezioni sono facili da trattare ma, se trascurate o non correttamente trattate, possono diffondere dalla vescica e dagli ureteri verso i reni, causando patologie decisamente più pericolose (glomerulonefriti, pielonefriti, ecc), che possono provocare danni permanenti e/o raggiungere il circolo sanguigno (setticemia) e causare la sepsi, una complicanza potenzialmente letale.
La Linea Guida della Associazione Europea di Urologia (EAU) del 2018 e la Linea Guida SIGN (Scottish Intercollegiate Guidelines Network) del 2020 classificano le IVU secondo la presentazione clinica, la sede ed i fattori di rischio in:
- IVU non complicate: cistite e/o pielonefrite acuta (eventuale febbre >38°C, brividi, dolore al fianco, nausea, vomito, dolorabilità all’angolo costo-vertebrale con o senza sintomi di cistite) in donne non gravide e in soggetti senza anormalità anatomiche né comorbidità
- IVU complicate: si tratta delle stesse forme del punto precedente in pazienti con aumentata probabilità di decorso complicata: uomini, donne gravide, soggetti con anomalie anatomiche o funzionali del tratto urinario, malattie renali, altre malattie immunodeprimenti
- IVU ricorrenti: frequenza di almeno 3 episodi all’anno o 2 episodi negli ultimi 6 mesi dovute a persistenza/fallimento terapeutico (stesso microrganismo entro 2 settimane) oppure a reinfezione (microrganismo diverso dopo più di 2 settimane)
- IVU in soggetti con catetere vescicale a permanenza o che hanno avuto un catetere nelle ultime 48 ore
- Urosepsi: si tratta di una grave patologia d’organo causata da un’anomala risposta dell’ospite all’infezione del tratto urinario e/o dei genitali maschili
Le due suddette LG e quella della Società Americana di Malattie Infettive (IDSA) del 2019 affrontano il problema della batteriuria asintomatica, definita come colonizzazione batterica persistente del tratto urinario (carica batterica maggiore di 100.000 UFC/mL) in 2 campioni di urina nelle donne e 1 negli uomini, senza manifestazioni sintomatologiche. La sua prevalenza è stimata essere dell'1-5% nelle donne sane in premenopausa, del 2-10% nelle donne in gravidanza, del 4-19% in donne e uomini anziani sani, dello 0,7-27% nei diabetici, del 15-50% negli anziani istituzionalizzati, del 23-89% in pazienti con lesioni del midollo spinale. Negli uomini giovani non è comune, ma se viene rilevata, è necessario sospettare una prostatite batterica cronica. Nelle donne in gravidanza la batteriuria asintomatica è associata ad una maggiore incidenza di pielonefrite, parto pretermine e basso peso alla nascita. Pertanto in Italia le Linee Guida 2011 per la gravidanza fisiologica e il DPCM (pubblicato sulla GU n. 65 del 18/3/2017) ne prevedono lo screening gratuito, mediante esame delle urine ed urinocoltura con eventuale antibiogramma al 1° trimestre (fra la 12° e la 16° settimana), 2° trimestre (fra la 24° e la 27° settimana) e 3° trimestre (fra la 33° e la 37° settimana). Il trattamento va fatto con un ciclo breve di farmaci che possono essere usati in gravidanza: penicilline, cefalosporine, fosfomicina, nitrofurantoina (da evitare nel caso di deficit di glucosio-6-fosfato deidrogenasi e alla fine della gravidanza), trimetoprim (da evitare nel primo trimestre) e sulfonamidi (da evitare nell’ultimo trimestre). Secondo tali Linee Guida, in tutti gli altri casi citati la batteriuria asintomatica non va trattata. Non è infatti dimostrato che i soggetti anziani interessati da batteriuria asintomatica vadano incontro ad esiti avversi e, comunque, non è dimostrato che il ricorso agli antibiotici in questa condizione sia benefico. Per contro, sono noti gli effetti indesiderati da antibiotici, che comprendono le specifiche reazioni avverse delle singole molecole e la pressione selettiva sui batteri colonizzatori (in particolare gli enterobatteri), con lo sviluppo di ceppi resistenti. Lo screening e quindi il trattamento di una batteriuria asintomatica restano giustificati solo in caso di procedure urologiche durante le quali sia prevedibile un sanguinamento mucoso.
In generale le donne risultano più suscettibili alle infezioni delle vie urinarie rispetto agli uomini, comprese quelle in età preadolescenziale, le gravide e le donne dopo la menopausa. Gli uomini adulti, gli adolescenti e i bambini, a cui è stata confermata la presenza di IVU tramite urinocoltura, dovrebbero eseguire ulteriori test per escludere, tra le possibili cause d’infezione, la presenza di calcoli renali o di anormalità strutturali delle vie urinarie (reflusso vescico-ureterale).
Gli individui più esposti a IVU frequenti, ripetute e/o complesse sono i pazienti con un sistema immunitario compromesso (trapiantati), affetti da malattie renali o altre patologie che colpiscono i reni, quali diabete o calcoli renali.
- Per l’esecuzione della coltura una piccola quantità di urina viene stesa (seminata) con un’ansa calibrata su piastre di agar (contenenti uno strato sottile di mezzo di coltura) e incubata a 37°C. L’identificazione del microrganismo viene condotta sulla base di identificazione biochimica o mediante MALDI-TOF (Matrix-Assisted Laser Desorption/Ionization). Ogni batterio o lievito presente nel campione di urina del paziente cresce nelle successive 24-48 ore
- Il laboratorista (o la strumentazione automatizzata) osserva le colonie sulla piastra di agar, stimandone il numero totale e determinando quale/i tipo/i di microrganismi siano cresciuti. La forma, il tipo e il colore delle colonie sulla piastra contribuiscono a suggerire quali batteri sono presenti e che verranno sottoposti ad identificazione e antibiogramma
- Idealmente, se il campione di urina è stato raccolto in modo accurato, gli unici batteri presenti dovrebbero essere quelli che provocano l’infezione, in quanto l’urina è un liquido normalmente sterile. Di solito, è presente un unico tipo di batteri in quantità relativamente elevata
- Talvolta i batteri cresciuti in coltura possono essere sono più di uno; questo fenomeno è spesso dovuto alla contaminazione di microrganismi della cute, vaginali, prostatici o fecali durante la raccolta
- Nel caso in cui siano presenti più di 3 microrganismi, nel referto il laboratorio dovrebbe segnalare che si tratta di una possibile contaminazione e suggerire di raccogliere un nuovo campione
- Il test di sensibilità agli antibiotici (antibiogramma) viene eseguito per identificare l’antibiotico più efficace per curare l’infezione. Il batterio viene descritto nel referto come sensibile, intermedio o resistente ad una serie di antibiotici comunemente utilizzati per il trattamento delle IVU. Viene inoltre indicata la concentrazione minima inibente (MIC) che corrisponde alla più bassa concentrazione di antibiotico in grado di inibire la crescita del germe dopo 18-24 ore, valutata mediante sistemi automatizzati. L’antibiogramma non viene eseguito nel caso di una possibile contaminazione
Se dopo 24-48 ore di incubazione la crescita sulle piastre di agar è minima o assente, la coltura di urina è considerata negativa, suggerendo che non è presente alcuna infezione.
Recentemente (Guideline Sign 2020, Linea Guida GIAU 2016) è stato suggerito di utilizzare, in pazienti affetti anche da altre patologie, test rapidi da effettuare al letto del paziente, prima di somministrare antibiotici o richiedere un'urinocoltura. Si tratta di striscette (dipstick) che, se rilevano esterasi e nitriti, fanno sospettare un'infezione delle vie urinarie, se al contrario sono negative con alta probabilità la escludono. Per approfondimenti consultare la Linea Guida 2016 del GIAU (Gruppo Italiano Analisi Urine 2016).
Come viene raccolto il campione per il test?
Il metodo più frequentemente utilizzato per eseguire l’urinocoltura è la raccolta del mitto intermedio privo di contaminanti della prima minzione del mattino. La corretta procedura di raccolta permette di ridurre fortemente la contaminazione. È importante pulire bene l’area genitale prima della raccolta, a causa della potenziale contaminazione dell’urina da parte di batteri e cellule della cute circostante durante la procedura (in modo particolare nelle donne).
- La prima cosa da fare è lavarsi accuratamente le mani
- Le donne dovrebbero divaricare le grandi labbra e pulirle con un movimento da davanti verso l’indietro, pulire il meato uretrale esterno utilizzando una salvietta sterile, ripetendo una seconda volta il procedimento. Per la raccolta del campione le grandi labbra devono essere mantenute divaricate
- Gli uomini dovrebbero retrarre il prepuzio, pulire la punta del pene e il meato uretrale con acqua e sapone, mantenendolo scoperto fino alla fine della raccolta del campione
- Appena inizia la minzione il primo getto va eliminato, quindi si deve raccogliere il secondo getto (10-20 ml) in un contenitore sterile e infine terminare la minzione. L’interno del contenitore non deve entrare a contatto con la cute e l’urina non va mai raccolta dalla toilette (o da un altro contenitore)
In casi particolari, l’urina può essere aspirata direttamente dalla vescica, tramite puntura sovrapubica, oppure raccolta in modo sterile tramite catetere urinario, metodiche riservate a pazienti non collaboranti, casi gravi e non responsivi alla terapia. Tali procedure di raccolta vengono effettuate generalmente in ambito ospedaliero.
Nei bambini che non controllano ancora la minzione, è possibile far aderire, dopo accurato lavaggio della cute con acqua e sapone, un apposito sacchetto sterile in corrispondenza della zona genitale. È opportuno che la procedura venga effettuata con i guanti. Il sacchetto andrà poi inserito direttamente nel barattolo sterile con tappo a vite. Tale modalità presenta comunque alti tassi di contaminazione.
Nei bambini che controllano la minzione è più utile praticare la raccolta delle urine “al volo” (clean catch) nel contenitore sterile, dopo aver accuratamente lavato la zona, lasciando il bambino senza pannolino.
In soggetti con catetere urinario a permanenza la raccolta deve essere effettuata da personale addestrato (infermiere o familiare), utilizzando particolari precauzioni, in quanto la colonizzazione del catetere è inevitabile, con comparsa di biofilm sul catetere stesso. Si ricorda che il catetere vescicale è il fattore di rischio più importante di IVU nelle aree di degenza ospedaliere e nelle strutture residenziali territoriali.
Si ricorda che le IVU associate al cateterismo vescicale rappresentano la più frequente forma di infezione associata alle cure mediche, che comporta un incremento della morbidità e della mortalità, un allungamento della degenza (ospedaliera e nelle strutture residenziali), un aumento dei costi ed un utilizzo non necessario di antibiotici. La strategia più efficace per prevenire tali infezioni è quella di evitare la cateterizzazione, se non necessaria, o comunque di ridurne al minimo la durata, adottando rigorose misure igieniche. L’incontinenza urinaria, l’immobilità o la demenza non sono indicazioni valide al cateterismo vescicale (Raccomandazione 2019 Choosing Wisely e Associazione Multidisciplinare di Geriatria –AMGe-).
Inoltre, negli ultimi anni nel mondo si sono diffusi in ospedale e nelle strutture residenziali microrganismi multiresistenti agli antibiotici, responsabili dell’insorgenza di infezioni difficili da trattare. I Centri per la prevenzione ed il controllo delle malattie (Centers for Disease Control and Prevention, CDC) di Atlanta hanno recentemente revisionato una linea guida (LG) del 2009 sulla prevenzione delle IVU correlate al cateterismo (Guideline for Prevention of Catheter-AssociatedUrinaryTractInfections, revisione del 2017). Tale LG specifica che nei pazienti chirurgici il catetere deve essere rimosso preferibilmente entro 24 ore dall’intervento, a meno che non vi siano precise condizioni cliniche che ne giustifichino il mantenimento. La profilassi antibiotica all’inserzione o al momento della sostituzione e la profilassi antibiotica periodica non sono utili per la prevenzione delle IVU associate a cateteri, anzi al contrario possono favorire lo sviluppo di resistenza agli antibiotici e l’insorgenza di infezione da Clostridium difficile.
Nei pazienti portatori di catetere vescicale, in caso di batteriuria asintomatica con ogni probabilità dovuta a contaminazione del catetere, l’urinocoltura e l’antibiogramma non devono essere mai eseguiti e la terapia antibiotica non deve essere prescritta.
In questi pazienti il sospetto di infezione urinaria si basa invece sul riscontro di sintomi quali febbre, dolore al fianco o nella zona sovrapubica, stranguria e disuria, malessere. Nei pazienti stabili c’è tutto il tempo di aspettare i risultati dell’antibiogramma per iniziare una terapia mirata. Nei pazienti instabili la terapia antibiotica dovrebbe essere iniziata al più presto, subito dopo avere eseguito il prelievo per urinocoltura e due emocolture. In un paziente portatore di catetere con segni di infezione urinaria, inoltre, la rimozione del catetere è sempre raccomandata.
Esiste una specifica preparazione al test che garantisca la buona qualità del campione?
La preparazione indispensabile è rappresentata dall’igiene delle mani, dell’uretra e delle vie genitali esterne con acqua e sapone e asciugatura, prima della raccolta del campione (prima minzione del mattino, secondo getto), che può essere effettuata solo a domicilio. Ciò a causa della facilità con cui le urine possono essere contaminate dalla flora commensale cutanea e dal microbiota vaginale e perineale. È preferibile l’uso di barattoli sterili sottovuoto con tappo a vite, dotati di ago per la raccolta del campione in provetta per l'esame chimico-fisico e microscopico delle urine. Il campione del primo mattino, sul quale può essere eseguito anche l’esame chimico-fisico e microscopico, va conservato in frigo a +4°C prima della consegna al laboratorio, che deve comunque essere effettuata il prima possibile, allo scopo di evitare la crescita di eventuali batteri contaminanti. Occorre comunicare al medico l’eventuale assunzione recente di antibiotici, in quanto potrebbero influenzare il risultato del test. Sarebbe opportuno cominciare l’assunzione di antibiotici dopo aver raccolto il campione. Nelle donne in età fertile il campione va raccolto dopo 3-4 giorni dalla fine delle mestruazioni.
Come e Perchè
L’urinocoltura è utilizzata, insieme ai risultati dell’analisi dell’urina, per diagnosticare le infezioni delle vie urinarie (IVU) e identificare i batteri o i lieviti che le causano. Se l’urinocoltura risulta positiva occorre eseguire il test di sensibilità agli antibiotici, per identificare quali sono quelli in grado di inibire più efficacemente la crescita dei batteri che causano l’infezione.
Domande Frequenti
Sì, l’urinocoltura permette di rilevare alcune infezioni sessualmente trasmissibili, anche se non rappresenta il test d’elezione per la ricerca di tali patologie negli adulti. Alcune IST, come infezioni da microrganismi che non crescono o crescono male in coltura: Clamidia, Micoplasmi genito-urinari, Gonococco, Herpes symplex, Trichimonas, possono essere evidenziate in campioni urinari mediante metodi molecolari (amplificazione genica).
Il paziente, qualora abbia avuto rapporti a rischio o sospetti i sintomi di una IST, dovrebbe informare il proprio medico affinché possa prescrivere l’esame corretto (per maggiori informazioni a riguardo, consultare gli articoli sul Test della Clamidia e Test della Gonorrea). Questi metodi possono essere utilizzati per la ricerca delle IST nei bambini che si sospetta abbiano subito molestie sessuali. Il raro reperto di protozoi di origine genitale o elminti (o loro uova) di origine fecale nelle urine non è indicativo di un’infestazione urinaria, ma suggerisce una contaminazione. Trattandosi di elementi indicativi di un’infestazione parassitaria genitale o intestinale, il dato deve essere segnalato nel referto per i relativi approfondimenti e/o trattamenti.
L’esame colturale per la ricerca di micobatteri nelle urine, che deve essere espressamente indicato nella richiesta poiché richiede terreni adeguati ed un laboratorio attrezzato di classe 3, è raccomandato nei casi di sospetta tubercolosi urinaria. Il campione raccolto con il metodo indicato deve essere della prima minzione della mattina, raccolto in 3 giorni diversi, nella quantità di circa 40 mL. In alternativa, il prelievo può essere effettuato mediante cateterizzazione o con puntura sovrapubica. La raccolta delle 24 ore o le urine da sacca non sono utilizzabili a causa della frequenza con cui si verificano contaminazioni. Pazienti sottoposti ad antibioticoterapia ad ampio spettro possono eliminare con le urine sostanze capaci di inibire o ritardare la crescita dei micobatteri (in particolare i chinoloni). La presenza di Mycobacterium tuberculosis nelle urine non necessariamente indica tubercolosi dell’apparato urinario. Infatti, il microrganismo può essere isolato dalle urine anche in corso di tubercolosi polmonare con estese lesioni cavitarie o di tubercolosi generalizzata (pazienti HIV-positivi). Ciò che consente di correlare l’isolamento di Mycobacterium tuberculosis con la diagnosi clinica di tubercolosi urinaria è l’associazione, sempre presente, di leucocituria ed ematuria.
Sarebbe quindi buona prassi eseguire la ricerca di micobatteri nelle urine solo in questi casi, preferendo negli altri casi i campioni respiratori o altro materiale per le tubercolosi extra-polmonari.
Immagini Correlate
Pagine Correlate
Altrove sul web
NUOVI LIVELLI ESSENZIALI DI ASSISTENZA Cosa Cambia nelle prestazioni a CariCo d…
Infezioni delle vie urinarie nell'adulto - Linea guida regionale
NIDDK: Bladder Infection (Urinary Tract Infection—UTI) in Adults
NIDDK: Bladder Infection (Urinary Tract Infection—UTI) in Children
Fonti
SNLG ISS Linee Guida Gravidanza fisiologica” - aggiornamento della versione online 2011 (pdf 817 kb) https://www.epicentro.iss.it/itoss/pdf/gravidanza%20fisiologica_allegato.pdf
.Clinical Practice Guideline for the Management of Asymptomatic Bacteriuria: 2019 Update by the Infectious Diseases Society of America Clinical Infectious Diseases, ciy1121, https://doi.org/10.1093/cid/ciy1121
J. Michael Miller,Matthew J. Binnicker,Sheldon Campbell, et al.A Guide to Utilization of the Microbiology Laboratory for Diagnosis of Infectious Diseases: 2018 Update by the Infectious Diseases Society of America and the American Society for Microbiology (Clinical Infectious Diseases, Volume 67, Issue 6, 31 August 2018, Pages e1–e94,https://doi.org/10.1093/cid/ciy381)
American College of Obstetricians and Gynecologists (ACOG). Treatment of urinary tract infections in nonpregnant women. Washington (DC): American College of Obstetricians and Gynecologists (ACOG); 2008 Mar. 10 p. (ACOG practice bulletin; no. 91
Fabio Manoni, Gianluca Gessoni, Giovanni Battista Fogazzi, Maria Grazia Alessio, Alberta Caleffi, Giovanni Gambaro, Maria Grazia Epifani, Barbara Pieretti, Angelo Perego, Cosimo Ottomano, Graziella Saccani, Sara Valverde, Sandra Secchiero. Esame fisico, chimico e morfologico delle urine: proposta di linee guida per lafase analitica del Gruppo Intersocietario Analisi delle Urine (GIAU). biochimica clinica, 2016, vol. 40, n. 4. DOI: 10.19186/BC_2016.037
Management of suspectedbacterial lower urinary tractinfection in adult women. A national clinical guideline. September 2020
G. Bonkat (Co-chair), R. Pickard (Co-chair), R. Bartoletti,T. Cai, F. Bruyère, S.E. Geerlings, B. Köves, F. Wagenlehner. Guidelines on Urological
InfectionsEuropean Association of Urology 2018
Infezioni delle vie urinarienell’adulto Linea guida regionale Dossier Emilia Romagna N. 190-2010
Proposta di Percorso Diagnostico presentato durante ilXXXVII Congresso Nazionale AMCLI - Stresa, 5-8 ottobre 2008, aggiornamento 2015
(July 30, 2018) Urine Culture Overview. Kaiser Permanente. Available online at wa.kaiserpermanente.org. Accessed May 2019.
Brusch, J. (Updated July 19, 2018). Urinary Tract Infection (UTI) and Cystitis (Bladder Infection) in Females. Medscape Reference [On-line information]. Available online at http://emedicine.medscape.com/article/233101-overview. Accessed May 2019.
(Jan 30, 2019) Mayo Clinic. Urinary Tract Infections, Causes. Available online at http://www.mayoclinic.org/diseases-conditions/urinary-tract-infection/basics/causes/con-20037892. Accessed January 2015.
Henry's Clinical Diagnosis and Management by Laboratory Methods. Chap. 28, Basic Examination of Urine. 22nd ed. McPherson R, Pincus M, eds. Philadelphia, PA: Saunders Elsevier: 2011.
Tietz Textbook of Clinical Chemistry and Molecular Diagnostics. Clinical Syndromes, Urinary Tract Infections. Nader Rifai. 6th edition, Elsevier Health Sciences; 2017.

