Striscio di Sangue
Noto anche come: Striscio di sangue periferico, Conta differenziale manuale, Morfologia degli eritrociti, Morfologia dei globuli rossi, Conta differenziale manuale dei leucociti
Nome ufficiale: Striscio di sangue periferico
Ultima Revisione: 08.01.2019
Ultima Modifica: 28.01.2019
Articolo approvato dal Comitato editoriale di labtestsonline.org ed in corso di revisione da parte del Comitato editoriale italiano
In Sintesi
Perché?
Per valutare i globuli rossi (RBC), i globuli bianchi (WBC) e le piastrine; per distinguere i differenti tipi di WBC e per determinare le loro percentuali relative nel sangue; come supporto nel rilevare, diagnosticare e/o monitorare diverse patologie e/o condizioni cliniche che possono alterare la produzione, la funzione e la vita media delle cellule del sangue.
Il campione
Un campione di sangue venoso prelevato dal braccio o mediante una puntura del dito o del tallone nei neonati.
La preparazione
No, nessuna.
L'Esame
Lo striscio di sangue periferico si ottiene ponendo una goccia di sangue su un vetrino, sul quale viene poi stesa e colorata con coloranti specifici che ne consentano l'analisi al microscopio.
Sono sempre più diffusi gli analizzatori automatici, che consentono di acquisire delle immagini dal vetrino in modo da poterle digitalizzare ed analizzare con l'ausilio di software dedicati.
Lo striscio di sangue periferico rappresenta una "fotografia" delle cellule presenti nel sangue nel momento in cui viene eseguito il prelievo. Lo striscio di sangue permette la valutazione delle seguenti popolazioni cellulari:
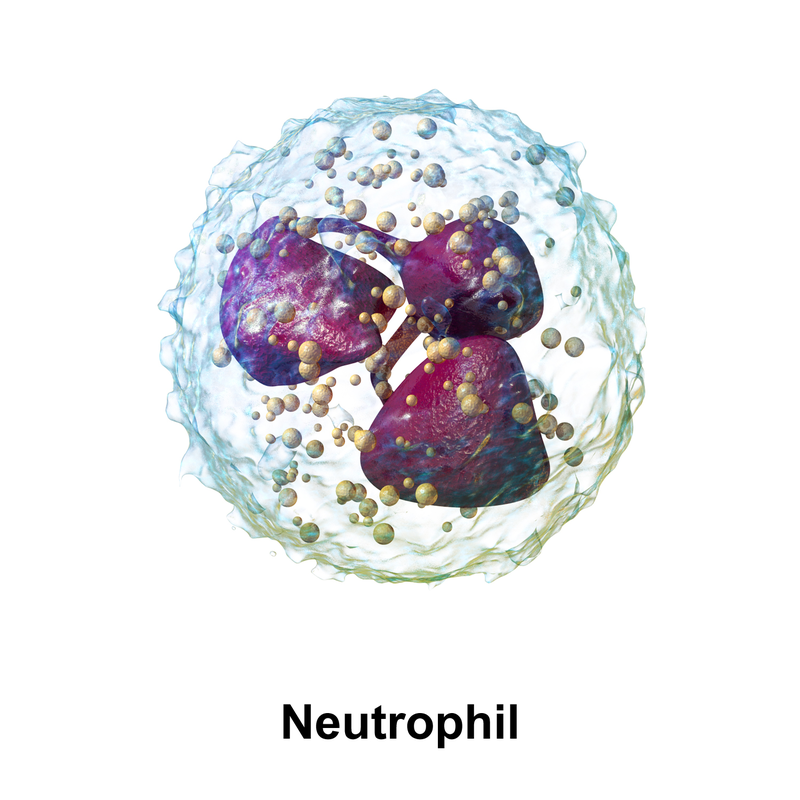
- Globuli bianchi (WBC, leucociti) - che intervengono nella risposta immunitaria
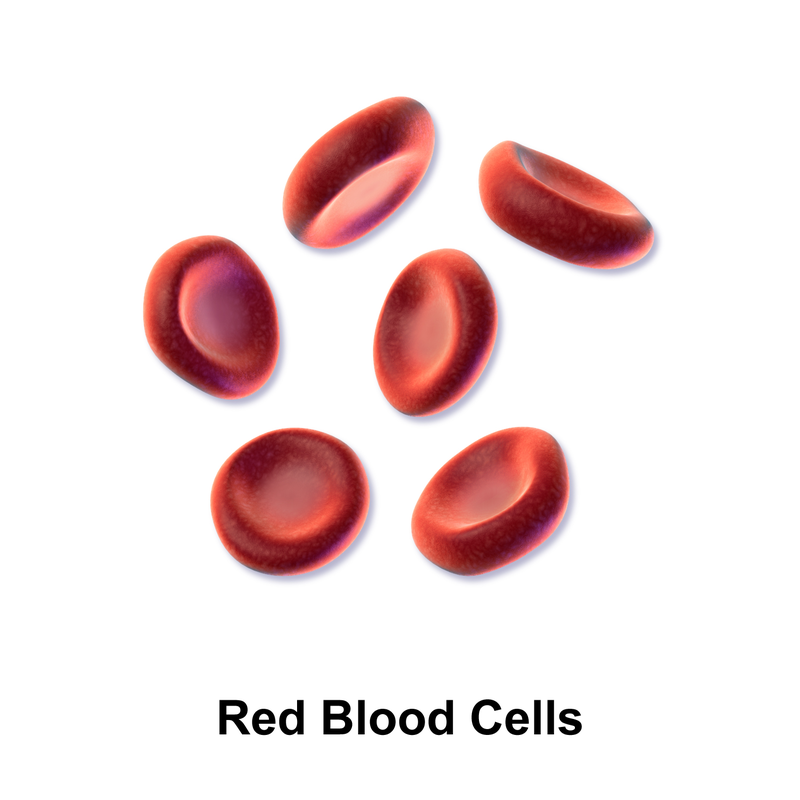
- Globuli rossi (RBC, eritrociti) - che trasportano l’ossigeno ai tessuti
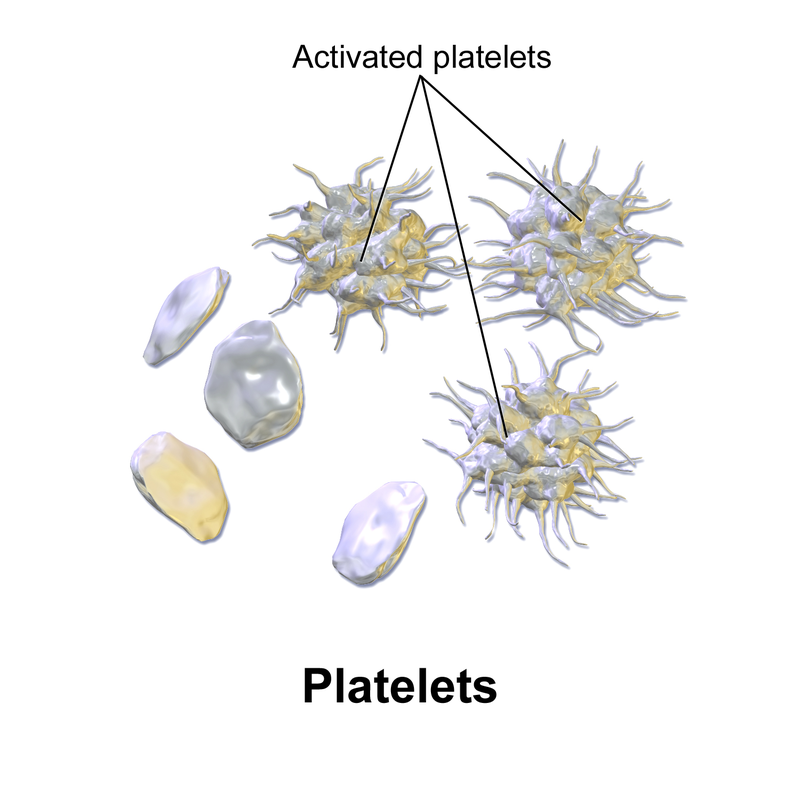
- Piastrine (trombociti) - piccoli frammenti cellulari che sono di vitale importanza per la formazione appropriata del coagulo
Queste popolazioni cellulari sono prodotte e maturano nel midollo osseo, dal quale sono poi rilasciate nel circolo sanguigno. Il numero e il tipo di cellule presenti nel circolo sanguigno sono mantenuti entro certi limiti specifici, pur trattandosi di un sistema dinamico in continuo rinnovamento.
La goccia di sangue posta sul vetrino per l'esecuzione dello striscio, contiene milioni di RBC, migliaia di WBC e centinaia di migliaia di piastrine.
Tramite l'analisi microscopica:
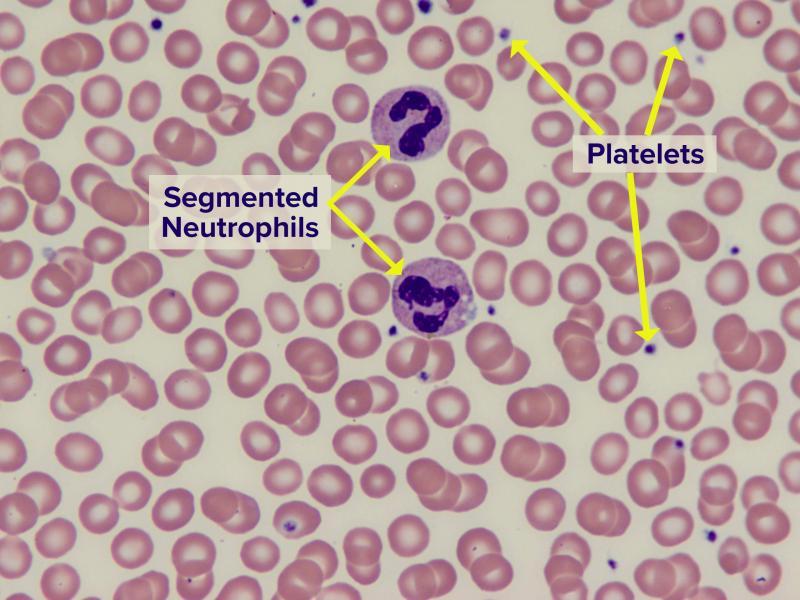
- I globuli bianchi (WBC) colorati possono essere osservati facilmente e possono essere stimati il numero e il tipo di cellule presenti. Il laboratorista può osservarne la forma, la grandezza e l’aspetto generale e compararlo a quello delle cellule “normali”. E’ inoltre possibile distinguere i cinque differenti tipi di globuli bianchi (neutrofili, linfociti, monociti, basofili, eosinofili) per determinarne la percentuale relativa (conta differenziale).
- I globuli rossi (RBC) possono essere valutati nella forma, grandezza e colore (indicatore del contenuto emoglobinico)
- Le piastrine presenti possono essere contate e può esserne valutato l'aspetto
Esistono varie patologie e condizioni cliniche in grado d'influenzare il numero e l’aspetto delle cellule del sangue. L’osservazione dello striscio di sangue può essere usata come supporto rispetto a ciò che è stato evidenziato da altri test. Ad esempio, la presenza di RBC grandi e pallidi valida altri risultati indicativi della presenza di anemia. In modo simile, la presenza di WBC non completamente maturi, può supportare la diagnosi di infezioni, tumori e altre patologie.
Come e Perchè
Lo striscio di sangue periferico viene spesso usato come test di approfondimento in seguito al riscontro di risultati anomali all’emocromo, per valutare i differenti tipi di cellule del sangue, il loro aspetto ecc... Può essere usato come supporto alla diagnosi e/o al monitoraggio di numerose patologie e condizioni cliniche a carico delle cellule del sangue.
In passato ogni campione di sangue veniva osservato dal laboratorista al microscopio. Più recentemente, sono stati introdotti sistemi automatici digitali che aiutano ad analizzare lo striscio di sangue più efficacemente.
In passato lo striscio di sangue veniva preparato per quasi tutti coloro ai quali veniva prescritto l’esame emocromocitometrico. Con lo sviluppo di strumenti contaglobuli automatici, in grado di eseguire anche la conta differenziale dei leucociti, l'esame microscopico è diventato un esame di approfondimento/verifica. Se il risultato degli strumenti automatizzati indica la presenza di globuli bianchi (WBC), globuli rossi (RBC) o piastrine anomali, allora viene eseguito lo striscio di sangue.
Lo striscio di sangue è spesso usato per catalogare e/o identificare patologie che colpiscono uno o più tipi di cellule del sangue e per monitorare le persone che si sottopongono a trattamento per queste patologie. Esistono molteplici patologie, disordini e carenze che influenzano il numero e il tipo di cellule del sangue prodotte, la loro funzione e la loro vita media. Esempi di tali patologie sono: anemia, sindromi mieloproliferative, disordini del midollo osseo e leucemia.
Di solito, sono rilasciate nel circolo sanguigno solo le cellule normali, mature o vicine alla maturazione; in certe circostanze il midollo osseo può essere indotto a rilasciare cellule immature e/o anomale nel circolo. La presenza di un numero significativo di cellule anomale, suggerisce la possibile presenza di una patologia a carico del sistema ematopoietico e quindi la necessità di eseguire esami di approfondimento
Domande Frequenti
In relazione al risultato dell’esame emocromocitometrico e dello striscio di sangue, possono essere richiesti dei test di approfondimento, come:
- Test per la valutazione del metabolismo del ferro
- Vitamina B12 e folati
- Immunofenotipo
- Biopsia del midollo osseo
- BCR- ABL1
- Valutazione delle emoglobinopatie
Immagini Correlate
Video Correlati
Il sangue e i suoi componenti. Fonte video: American Society of Hematology
Dettagli globuli rossi (Morfologia RBC)
- Anisocitosi: è una variazione nella grandezza dei RBC; può essere un indice di anemia
- Macrocitosi: RBC più grandi del normale che possono essere dovuti a carenza di vitamina B12 e folati. E’ osservabile in anemia megaloblastica (es. anemia perniciosa), alcolismo cronico, malattie epatiche, malattie tiroidee e sindrome mielodisplastica
- Microcitosi: presenza di RBC piccoliche può essere dovuta ad una anemia da carenza di ferro o a malattie ereditarie come la talassemia
Dettagli globuli bianchi (WBC)
I Neutrofili (noti anche come neutrofili segmentati, cellule polimorfonucleate, PMN) hanno un diametro di circa 12 µm; la loro funzione è quella di fagocitare e distruggere gli organismi estranei. Costituiscono il 50-70% dei WBC totali nel sangue e possono avere da 2 a 5 lobi nucleari connessi da un sottile strato di materiale nucleare. Questo tipo di WBC aumenta in corso di infezioni, i tumori maligni o altre situazioni estreme. Il citoplasma dei neutrofili è pallido e spesso contiene piccoli granuli rosa o violacei. Questi granuli (granuli aspecifici e granuli azzurrofili) contengono alcuni enzimi e proteine in grado di neutralizzare o distruggere i microrganismi. Normalmente nel sangue è presente anche una piccola percentuale di neutrofili immaturi, caratterizzati da un nucleo a forma di U.
Le anomalie dei neutrofili possono essere:
- Granulazione tossica: grandi granuli di colore blu scuro presenti nel citoplasma, associati ad infezioni gravi, necrosi (morte) dei tessuti, avvelenamento da sostanze chimiche e altri stati tossici.
- Vacuolizzazione: i vacuoli appaiono come buchi nel citoplasma e sono frequentemente osservati in associazione con la granulazione tossica; possono essere dovuti ad un'inadeguata conservazione del campione prima dell'analisi.
- Corpi di Döhle: inclusioni irregolari grigiastre o bluastre nella periferia del citoplasma dei neutrofili; sono aggregati denaturati di ribosomi liberi o reticolo endoplasmatico ruvido spesso osservati in associazione a bruciature, traumi, infezioni acute o sistemiche; possono presentarsi in seguito all’esposizione ad agenti citotossici (es. chemioterapia). Possono inoltre essere osservati dopo la stimolazione citochimica (es. con G-CSF) o durante una normale gravidanza.
- Corpi di Auer: inclusioni bastoncellari uniche, rosa o rosse, osservabili nei granulociti molto immaturi (“blasti”) in persone affette da leucemia mieloide acuta (AML) o sindrome mielodisplastica di alto grado.
- Aumento di Bands o neutrofili immaturi: è normale che in circolo vi sia un numero limitato di neutrofili immaturi; tuttavia, l'aumento della percentuale di queste cellule viene indicata con fenomeno chiamato “scivolamento a sinistra”. Questo fenomeno può essere causato dalla presenza di un’infezione acuta in grado di stimolare la produzione dei neutrofili, causando il rilascio prematuro di alcuni WBC prima che essi siano maturati completamente. Altre forme di WBC immaturi, osservabili sullo striscio di sangue, sono: mielociti e metamielociti o anche promielociti e mieloblasti.
- Ipersegmanetazione: neutrofili con sei o più segmenti nucleari; possono essere associati alla carenza di vitamina B12 e folati e mielodisplasia. Talvolta sono presenti anche in caso di alcolismo o di una rara patologia ereditaria.
- Pelger-Huët: anomalia ereditaria caratterizzata dalla presenza di neutrofili con meno di due lobi; il nucleo ha spesso la forma di una nocciolina o di un manubrio, o può essere formato da due lobi connessi mediante un filamento. Sono osservabili anche in alcune patologie come la mielodisplasia; in questo caso vengono chiamati “pseudo Pelger-Huët".
- Granuli di Alder-Reilly: granuli grandi e scuri di color violaceo; indicano mucopolisaccaridosi (una patologia ereditaria con carenza di enzimi, come le sindromi di Hurler's e Hunter's)
- Granuli di Chédiak-Higashi: anomalia ereditaria caratterizzata dalla presenza di grandi granuli rossi, blu o verdognoli, presenti all'interno di granulociti, linfociti o monociti. Le persone affette da questa sindrome possono avere albinismo ocolocutaneo, compromissione del sistema immunitario e fotofobia.
Pagine Correlate
Fonti
Genzen, J. and Lehman, C. (2018 May, Updated). HELLP Syndrome Aplastic Anemia. ARUP Consult. Available online at https://arupconsult.com/content/hellp-syndrome. Accessed on 6/02/18.
Braden, C. (2017 August 2, Updated). Neutropenia. Medscape Hematology. Available online at https://emedicine.medscape.com/article/204821-workup#c11. Accessed on 6/02/18.
Cle, D. (2017 October). Blood film in the era of streaming cells. Rev Bras Hematol Hemoter. 2017 Oct-Dec; 39(4): 295–296. Available online at https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5693265/. Accessed on 6/02/18.
Comar, S. et. Al. (2017 July 31). Evaluation of criteria of manual blood smear review following automated complete blood counts in a large university hospital. Rev Bras Hematol Hemoter. 2017 Oct-Dec; 39(4): 306–317. Available online at https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5693276/. Accessed on 6/02/18.
Adewoyin, A. and Nwogoh, B. (2014 December). PERIPHERAL BLOOD FILM - A REVIEW. Ann Ib Postgrad Med. 2014 Dec; 12(2): 71–79. Available online at https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4415389/. Accessed on 6/02/18.
Gulati, G. et al. (2013 January). Purpose and Criteria for Blood Smear Scan, Blood Smear Examination, and Blood Smear Review. Ann Lab Med. 2013 Jan; 33(1): 1–7. Available online at https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3535191/. Accessed on 6/02/18.
Bain, B. (2005 August 4). Diagnosis from the Blood Smear. N Engl J Med 2005; 353:498-507. Available online at https://www.nejm.org/doi/full/10.1056/NEJMra043442. Accessed on 6/02/18.

