Documenti, Documenti SIBioC e Intersocietari
Estratti Biochimica Clinica (Rivista Ufficiale di SIBioC - Medicina di Laboratorio)
Papillomavirus (HPV)
Noto anche come: HPV DNA, HPV ad alto rischio, hrHPV, HPV mRNA, HPV genotipo 16 e 18
Nome ufficiale: Papilloma virus genitale umano
Ultima Revisione: 19.07.2021
Ultima Modifica: 19.07.2021
Articolo approvato dal Comitato editoriale di labtestsonline.org ed in corso di revisione da parte del Comitato editoriale italiano
In Sintesi
Quando?
- Come screening del carcinoma della cervice nelle donne di età compresa tra i 30-35 ed i 64 anni. In caso di esito negativo, il test HPV deve essere ripetuto ogni 5 anni
- In seguito al riscontro di un Pap Test anomalo nelle donne di età compresa tra i 25 ed i 30-35 anni
- Per le donne con fattori di rischio è possibile iniziare lo screening in età più giovanile e ripeterlo con maggiore frequenza
Il campione
Un campione di cellule prelevate dalla cervice uterina durante l'esame pelvico (mediante una spatola o un apposito spazzolino) e inserito in un contenitore con una soluzione liquida conservante. Lo stesso campione di cellule può essere utilizzato sia per il Pap Test che per il test HPV.
La preparazione
E’ probabile che venga richiesto alla paziente di astenersi dai rapporti sessuali, di non usare ovuli, creme o altri prodotti vaginali per le 24 ore precedenti al test. L’esame non deve essere eseguito durante il periodo mestruale. Può essere richiesto di svuotare la vescica subito prima del test.
L'Esame
Del gruppo del papilloma virus (HPV) fanno parte più di 150 virus. Alcuni tipi di HPV sono considerati ad alto rischio poichè associati allo sviluppo di tumore. I test dell’HPV determinano la presenza di materiale genetico (DNA o RNA messaggero) del virus, principalmente per lo screening del tumore cervicale o per identificare donne ad alto rischio.
Alcuni tipi di HPV possono causare lesioni cutanee, mentre altri lesioni genitali (anche chiamate condilomi). Le infezioni genitali da HPV sono la più frequente patologia sessualmente trasmissibile. In Italia, studi condotti in donne di età tra 17 e 70 anni, in occasione di controlli ginecologici di routine o di programmi di screening organizzato, mostrano una prevalenza per un qualche tipo di HPV compresa tra 7 e 16%.
La maggior parte delle infezioni si diffondono oralmente, a livello anale e genitale, sopravvivono poco e sono relativamente benigne.
- Gli HPV a basso rischio possono causare lesioni genitali visibili a occhio nudo, per le quali non sono necessari test e che raramente causano tumore. Normalmente l'organismo stesso è in grado di eliminare l'infezione senza trattamento.
- Esistono 14 tipi di HPV (ad esempio HPV-16, HPV-18, HPV-31, HPV-33 e HPV-45) considerati ad alto rischio. I papilloma virus 16 e 18 sono associati al 70% dei tumori cervicali. Questi virus ad alto rischio possono essere rilevati con il test dell’HPV. Non causano di solito lesioni visibili, ma infezioni persistenti alla base dei principali casi di tumore cervicale, oltre ad essere associati ad altri tumori meno frequenti.
In particolare, il tumore legato all'HPV più comune nelle donne è il tumore della cervice uterina (49%). Tra gli altri sono inclusi i tumori dell'ano (18%), della vulva (16%) e della parte posteriore della gola (orofaringe) (11%). Negli uomini il più comune è il cancro dell'orofaringe (81%), esempi di altri sono l'ano (12%) e il pene (7%).
Secondo l'Associazione Italiana di Oncologia Medica (AIOM), il carcinoma della cervice uterina è al secondo posto nel mondo, dopo la mammella, tra i tumori che colpiscono le donne. In Italia, nel 2019, sono 2.700 i nuovi casi attesi, con una sopravvivenza a 5 anni pari al 68%. La distribuzione del tumore cervicale in Italia è -1% al Centro e -13% al Sud.
Generalmente, i tipi di test HPV che possono essere eseguiti rientrano in tre categorie:
- Test HPV-DNA: questo test ricerca il materiale genetico (DNA) dell'HPV in un campione di cellule della paziente. In caso di riscontro positivo, può essere eseguita la genotipizzazione del virus per determinare il ceppo specifico causa dell'infezione
- Test HPV-RNA: questo test prevede la ricerca nel campione cellulare di un diverso tipo di materiale genetico, l'acido ribonucleico (RNA). Questo test è caratterizzato da una maggiore specificità rispetto al test HPV DNA, riducendo il riscontro di risultati falsamente positivi e l’esecuzione di follow-up non necessari. Il test HPV RNA può includere la genotipizzazione di HPV
- Ricerca dei marcatori cellulari di HPV: questo tipo di test ricerca la presenza di due proteine, p16 e Ki-67, che risultano particolarmente elevate nei campioni di cellule infettate dal virus dell’HPV.
Come e Perchè
Il test HPV può essere eseguito in corso di esame pelvico, una procedura durante la quale la paziente viene fatta sdraiare sul lettino ginecologico, con le gambe divaricate e leggermente alzate, al fine di facilitare l’osservazione di vulva, vagina, cervice, retto e pelvi.
Il medico che esegue il tampone inserisce delicatamente nella vagina lo speculum, un dispositivo che dilata leggermente le pareti vaginali in modo da favorire l'accesso alla cervice. La raccolta del campione di cellule della cervice uterina viene eseguita tramite una spatola ed un apposito spazzolino o un apposito dispositivo unico a forma di spazzola. Nel caso in cui il test HPV DNA risulti positivo viene allestito e letto il Pap Test, solitamente in modalità reflex, ovvero utilizzando lo stesso campione prelevato per il test molecolare.
La procedura può provocare un lieve fastidio e la sensazione temporanea di crampi. Può essere richiesto di svuotare la vescica subito prima del test.
In caso di autoprelievo, viene utilizzato un bastoncino per raccogliere un campione di cellule dalla cervice e dalla vagina. Dopo aver raccolto il campione, il bastoncino viene inserito in una provetta fornita dal kit.
Domande Frequenti
Sì, sono disponibili kit commerciali per l’esecuzione dell’autoprelievo di un campione di cellule cervicali o vaginali presso la propria abitazione. Il test di auto-campionamento Qvintip® (Aprovix) è stato validato per il rilevamento del Papilloma virus umano (HPV). Il kit fornisce le istruzioni da seguire per un corretto prelievo, un bastoncino per il prelievo del campione e una provetta in cui inserire il campione da spedire presso il laboratorio per l’analisi.
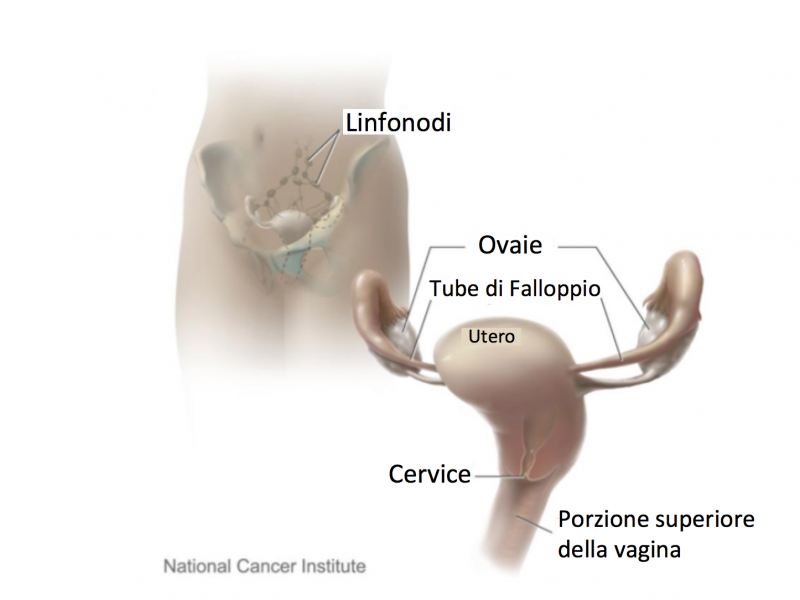
Immagini Correlate

Video Correlati
Tipi di HPV (Genotipi) e Rischio di sviluppo di Cancro della Cervice (Parte I) Estratto dal "2015 AACC Annual Meeting Educational Event Sponsored by Roche Diagnostics"
Pagine Correlate
In questo sito
Test:
Articoli di Approfondimento:
LTO-News:
Altrove sul web
Infezioni da hpv e cervicocarcinoma - EpiCentro
American College of Obstetricians and Gynecologists: Abnormal Cervical Cancer S…
CDC: What Do My Cervical Cancer Screening Test Results Mean?
National Cancer Institute: Cervical Cancer Screening
National Cancer Institute: Understanding HPV and Pap Test Results
Risorse per i Professionisti
Fonti
A.D.A.M. Medical Encyclopedia. HPV DNA test. Updated April 2, 2021. Accessed April 24, 2021. https://medlineplus.gov/ency/article/007534.htm
Centers for Disease Control and Prevention. HPV vaccine. Updated March 17, 2020. Accessed May 27, 2021. https://www.cdc.gov/vaccines/vpd/hpv/hcp/vaccines.html
Centers for Disease Control and Prevention. What should I know about screening? Updated January 12, 2021. Accessed April 24, 2021. https://www.cdc.gov/cancer/cervical/basic_info/screening.htm
Centers for Disease Control and Prevention. Genital HPV infection: Fact sheet. Updated January 19, 2021. Accessed April 24, 2021. https://www.cdc.gov/std/hpv/stdfact-hpv.htm
Centers for Disease Control and Prevention. Human papillomavirus (HPV) statistics. Updated April 5, 2021. Accessed May 27, 2021. https://www.cdc.gov/std/hpv/stats.htm
Centers for Disease Control and Prevention. Declines in prevalence of human papillomavirus vaccine-type infection among females after introduction of vaccine — United States, 2003–2018. Updated April 6, 2021. Accessed May 27, 2021. https://www.cdc.gov/mmwr/volumes/70/wr/mm7012a2.htm
Crum CP, Huh WK, Einstein MH. Cervical cancer screening: The cytology and human papillomavirus report. In: Goff B, ed. UpToDate. Updated April 7, 2021. Accessed April 24, 2021. https://www.uptodate.com/contents/cervical-cancer-screening-the-cytology-and-human-papillomavirus-report
Denny LD. Screening for cervical cancer in resource-limited settings. In: Goff B, ed. UpToDate. Updated February 1, 2021. Accessed April 24, 2021. https://www.uptodate.com/contents/screening-for-cervical-cancer-in-resource-limited-settings
Feldman S, Crum CP. Cervical cancer screening tests: Techniques for cervical cytology and human papillomavirus testing. In: Goff B, ed. UpToDate. Updated October 16, 2020. Accessed April 24, 2021. https://www.uptodate.com/contents/cervical-cancer-screening-tests-techniques-for-cervical-cytology-and-human-papillomavirus-testing
Goodman A, Huh WK, Einstein MH. Cervical cancer screening: Management of results. In: Goff B, ed. UpToDate. Updated April 7, 2021. Accessed April 24, 2021. https://www.uptodate.com/contents/cervical-cancer-screening-management-of-results
Haddad RI. Epidemiology, staging, and clinical presentation of human papillomavirus-associated head and neck cancer. In: Brockstein BE, Brizel DM, Fried MP, eds. UpToDate. Updated September 10, 2020. Accessed April 24, 2021. https://www.uptodate.com/contents/epidemiology-staging-and-clinical-presentation-of-human-papillomavirus-associated-head-and-neck-cancer
MedlinePlus: National Library of Medicine. Human papillomavirus (HPV) test. Updated April 15, 2018. Accessed April 24, 2021. https://medlineplus.gov/lab-tests/human-papillomavirus-hpv-test/
MedlinePlus: National Library of Medicine. Colposcopy. Published September 28, 2020. Accessed April 24, 2021. https://medlineplus.gov/lab-tests/colposcopy/
Morris SR. Human papillomavirus (HPV) infection. Merck Manual Consumer Edition. Updated January 2021. Accessed April 24, 2021. https://www.merckmanuals.com/home/infections/sexually-transmitted-diseases-stds/human-papillomavirus-hpv-infection
National Cancer Institute. CIN 3. Date unknown. Accessed April 24, 2021. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/cin-3
National Cancer Institute. Low-risk HPV. Date unknown. Accessed April 24, 2021. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/low-risk-hpv
National Cancer Institute. HPV/Pap cotest. Date unknown. Accessed April 24, 2021. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/hpv-pap-cotest
National Cancer Institute. HPV and Pap testing. Updated December 20, 2019. Accessed April 24, 2021. https://www.cancer.gov/types/cervical/pap-hpv-testing-fact-sheet
National Cancer Institute. Next steps after an abnormal cervical cancer screening test: Understanding HPV and Pap test results. Updated January 13, 2021. Accessed April 24, 2021. https://www.cancer.gov/types/cervical/understanding-abnormal-hpv-and-pap-test-results
National Cancer Institute. Oropharyngeal cancer treatment (adult) (PDQ®)–patient version. Updated April 15, 2020. Accessed April 24, 2021. https://www.cancer.gov/types/head-and-neck/patient/adult/oropharyngeal-treatment-pdq
National Cancer Institute. HPV and cancer. Updated January 22, 2021. Accessed April 24, 2021. https://www.cancer.gov/about-cancer/causes-prevention/risk/infectious-agents/hpv-and-cancer
National Cancer Institute. Cancer screening overview (PDQ®)–patient version. Updated August 19, 2020. Accessed April 24, 2021. https://www.cancer.gov/about-cancer/screening/patient-screening-overview-pdq
Palefsky JM. Virology of human papillomavirus infections and the link to cancer. In: Dizon DS, Aboulafia DM, eds. UpToDate. Updated November 21, 2019. Accessed April 24, 2021. https://www.uptodate.com/contents/virology-of-human-papillomavirus-infections-and-the-link-to-cancer
Palefsky JM. Human papillomavirus infections: Epidemiology and disease associations. In: Hirsch MS, ed. UpToDate. Updated December 3, 2020. Accessed April 24, 2021. https://www.uptodate.com/contents/human-papillomavirus-infections-epidemiology-and-disease-associations
Polman NJ, Ebisch RMF, Heideman DAM, et al. Performance of human papillomavirus testing on self-collected versus clinician-collected samples for the detection of cervical intraepithelial neoplasia of grade 2 or worse: a randomised, paired screen-positive, non-inferiority trial. Lancet Oncol. 2019;20(2):229-238. doi:10.1016/S1470-2045(18)30763-0
US Preventive Services Task Force. Cervical cancer: Screening. Published August 24, 2018. Accessed April 21, 2021. https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/cervical-cancer-screening
US Department of Health and Human Services. Pap and HPV tests. Updated January 31, 2019. Accessed April 24, 2021. https://www.womenshealth.gov/a-z-topics/pap-hpv-tests

