Documenti, Documenti SIBioC e Intersocietari
Estratti Biochimica Clinica (Rivista Ufficiale di SIBioC - Medicina di Laboratorio)
Analisi del liquido seminale
Noto anche come: Analisi del liquido spermatico; Analisi del liquido seminale
Nome ufficiale: Analisi del liquido seminale
Ultima Revisione: 30.09.2015
Ultima Modifica: 10.01.2018

Articolo approvato dal Comitato editoriale di labtestsonline.org ed in corso di revisione da parte del Comitato editoriale italiano
In Sintesi
Perché?
Per verificare la funzionalità degli organi riproduttivi dell’uomo, in modo particolare se la partner non riesce a procreare, o dopo la vasectomia, per verificare il successo della procedura.
Quando?
Quando si sospetta che il paziente abbia problemi di fertilità o dopo la vasectomia.
Il campione
Un campione di sperma raccolto in un ampio contenitore fornito dal laboratorio; il campione deve essere analizzato entro un’ora dalla raccolta. Possono essere richieste due raccolte diverse in due giorni separati per valutare eventuali problemi di fertilità.
La preparazione
Astenersi dai rapporti sessuali per 2-5 giorni precedenti alla raccolta; seguire accuratamente le istruzioni fornite dal laboratorio.
L'Esame
Lo spermiogramma misura la quantità e la qualità del liquido rilasciato durante l’eiaculazione. Valuta sia la porzione liquida, chiamata liquido seminale, sia le cellule mobili chiamate spermatozoi tramite osservazione al microscopio. Questo esame viene spesso utilizzato nella valutazione dell’infertilità maschile.
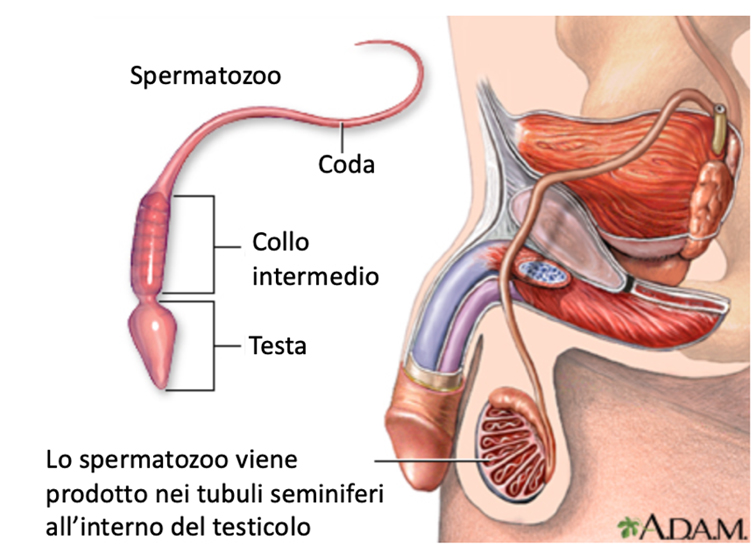
Lo sperma è un liquido viscoso e lattescente che contiene gli spermatozoi e i prodotti derivanti da diverse ghiandole; esso risulta abbastanza viscoso al momento dell’eiaculazione per poi liquefarsi dopo 10-30 minuti. Gli spermatozoi sono le cellule riproduttive presenti nel liquido seminale; sono dotati di una testa, un collo intermedio e una coda e contengono una copia di ogni cromosoma (tutti i geni portati dal maschio). Gli spermatozoi sono mobili, normalmente si muovono in avanti attraverso il liquido seminale. All’interno dell’utero, questa proprietà li rende capaci di raggiungere l’ovulo e di fondersi con esso, fecondandolo. Ogni campione di sperma contiene da 1.5 a 5.5 mL (circa un cucchiaino da te) di liquido, circa 20 milioni di spermatozoi per mL e concentrazioni variabili di fruttosio, soluzioni tampone, sostanze coagulanti, lubrificanti ed enzimi che dovrebbero supportare lo sperma e il processo di fecondazione.
Uno spermiogramma normalmente misura:
- Volume del liquido seminale
- Consistenza (viscosità) del liquido
- Numero totale di spermatozoi
- Motilità degli spermatozoi (la percentuale che riesce a muoversi in modo deciso in avanti)
- Numero di spermatozoi normali e non (difettosi) in termini di grandezza e forma
- Concentrazione (densità)
- Coagulazione e liquefazione
- Fruttosio (lo zucchero che nel liquido seminale fornisce energia agli spermatozoi)
- pH (acidità)
- Numero di spermatozoi immaturi
- Numero di leucociti (cellule che indicano un’infezione in atto)
Se la conta spermatica è bassa, la motilità è diminuita, la morfologia è anomala o il liquido seminale è anomalo, possono essere eseguiti alcuni esami aggiuntivi. Questi esami possono contribuire ad identificare alcune anomalie, come la presenza di anticorpi diretti contro gli spermatozoi, concentrazioni anomale di ormoni (testosterone, FSH, LH, prolattina) e un numero eccessivo di leucociti; i test genetici sono utili per le patologie che possono influenzare la fertilità, come la sindrome di Klinefelter, la fibrosi cistica o altre patologie cromosomiche.
In alcuni casi, possono essere usati test per immagini a ultrasuoni, la TAC o la risonanza magnetica. Può anche essere necessaria una biopsia dei testicoli. Talvolta, viene prescritto un test di criosopravvivenza se la coppia desidera congelare gli spermatozoi per poi utilizzarli in futuro.
Come e Perchè
Molti laboratori richiedono che il campione venga raccolto sul posto, così che il liquido venga esaminato entro 60 minuti dall’eiaculazione, al fine di preservarne la qualità.
Lo sperma viene raccolto dal paziente stesso in un’area privata. Alcuni uomini, per motivi religiosi o per altre ragioni, possono voler raccogliere il campione in un preservativo durante un rapporto sessuale. In questo caso, il medico dovrebbe fornire un preservativo o una guaina apposita, poiché i lubrificanti dei preservativi in commercio possono influenzare il risultato del test.
Lo sperma è sensibile alla temperatura. Se la raccolta viene eseguita presso il domicilio, il campione deve essere conservato a temperatura corporea (98.6oF/37oC) per mantenerlo vicino alla condizione di normalità durante il trasporto. Non dovrebbe essere lasciato a temperatura ambiente per un periodo prolungato e non deve essere refrigerato.
La motilità spermatica decresce dopo l’eiaculazione; pertanto, il tempo e la temperatura sono fattori critici per ottenere informazioni accurate. Se il campione è scarso il test deve essere ripetuto.
Domande Frequenti
Gli esami di base per individuare le cause di infertilità includono spesso FSH ed LH (ormone luteinizzante). Il medico può consigliare di monitorare la temperatura corporea interna, che aumenta durante l’ovulazione. Possono essere eseguiti altri test ormonali o visite post-coitali (dopo i rapporti sessuali). Può essere prescritta un’isterosalpingografia (scansioni radiologiche delle tube di Falloppio) per identificare un’eventuale ostruzione delle tube di Falloppio.
Tuttavia, poiché meno invasivo e dispendioso, in caso di difficoltà nella procreazione viene solitamente eseguito prima lo spermiogramma su un campione di liquido seminale. In questo modo, è possibile identificare o escludere più facilmente la problematica.
Immagini Correlate
Pagine Correlate
In questo sito
Risorse per i Professionisti
Fonti
Clinical Guide to Laboratory Tests (third edition), Norbert W. Tietz, editor. Philadelphia: W.B. Saunders & Co., 1995; Pp. 554-556.
Laboratory Tests & Diagnostic Procedures with Nursing Diagnoses (4th edition), Corbett, JV. Stamford, Conn.: Appleton & Lang, 1996. Pp. 727-728.
Robert Harr, M.S. MT(ASCP). Associate Professor and Chair, Department of Public and Allied Health; Program Director, Medical Technology, Bowling Green State University.
Larry J. Kricka, PhD. American Association for Clinical Chemistry, past President. University of Pennsylvania Medical Center, Philadelphia, PA.
Pagana, K. D. & Pagana, T. J. (© 2007). Mosby's Diagnostic and Laboratory Test Reference 8th Edition: Mosby, Inc., Saint Louis, MO. Pp 843-845.
Wu, A. (© 2006). Tietz Clinical Guide to Laboratory Tests, 4th Edition: Saunders Elsevier, St. Louis, MO. Pp 978-979.
Dugdale III, D. (Updated 2008 May 21). Semen Analysis. MedlinePlus Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003627.htm. Accessed February 2010.
Rubenstein, J. and Brannigan, R (Updated 2008 March 26). Infertility, Male. eMedicine [On-line information]. Available online at http://emedicine.medscape.com/article/436829-overview. Accessed February 2010.
Bayrak-Toydemir, P. et. al. (Updated 2009 August) Infertility. ARUP Consult [On-line information]. Available online at http://www.arupconsult.com/Topics/Infertility.html#. Accessed February 2010.
Rebar, R. (Revised 2008 November) Infertility, Sperm Disorders. Merck Manual for Healthcare Professionals [On-line information]. Available online at http://www.merck.com/mmpe/sec18/ch256/ch256b.html?qt=semen analysis&alt=sh. Accessed February 2010.
Hormone Health Network. Male Infertility. Available online at http://www.hormone.org/diseases-and-conditions/mens-health/infertility. Accessed September 2013.
Hormone Health Network. Infertility and Men. Available online at http://www.hormone.org/questions-and-answers/2012/infertility-and-men. Accessed September 2013.
MayoClinic.com. Male infertility: Causes. Available online at http://www.mayoclinic.com/health/male-infertility/DS01038/DSECTION=causes. Accessed September 2013.
MayoClinic.com. Male infertility: Tests and diagnosis. Available online at http://www.mayoclinic.com/health/male-infertility/DS01038/DSECTION=tests%2Dand%2Ddiagnosis. Accessed September 2013.
MedlinePlus Medical Encyclopedia. Semen analysis. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003627.htm. Accessed September 2013.
The National Infertility Association. The Semen Analysis. Available online at http://www.resolve.org/diagnosis-management/infertility-diagnosis/the-semen-analysis.html. Accessed September 2013.
Healthline. Semen Analysis. Available online at http://www.healthline.com/health/semen-analysis#NormalResults. Accessed September 2013.
WebMd. Semen Analysis. Available online at http://www.webmd.com/infertility-and-reproduction/guide/semen-analysis. Accessed September 2013.
MayoClinic.com. Is a home sperm test useful? Available online at http://www.mayoclinic.com/health/home-sperm-test/AN02181. Accessed September 2013.
Turek PJ. Chapter 44. Male Infertility. In: Tanagho EA, McAninch JW, eds. Smith's General Urology. 17th ed. New York: McGraw-Hill; 2008. Available online at http://www.accesssurgery.com/content.aspx?aID=3131816. Accessed September 25, 2013.
Borawski D, Bluth MH. Reproductive function and pregnancy, in Henry's Clinical Diagnosis and Management by Laboratory Methods, 22nd ed. McPherson RA, Pincus MR, eds. Elsevier Sanders:Philadelphia. Pp 406-408, 2011.
Laboratory evaluation of male infertility, Chapter 21, in Campbell-Walsh Urology, 10th ed. Wein AJ, Kavoussi LR, Partin AW, Peters CA, Novick AC. Elsevier Saunders, 2011.

